◇立川市の仙骨矯正の専門院◇
整体やまつばき

アクセス | バス停 金比羅橋下車 徒歩3分 |
|---|
営業時間 | 9:30~22:00 定休(月・火) 祝日は営業します。 |
|---|
お気軽にお問合せください
腰痛ではない “仙骨痛(仙腸関節痛)”
 対象のコースはこちら
対象のコースはこちら
仙骨痛/仙腸関節痛の概要
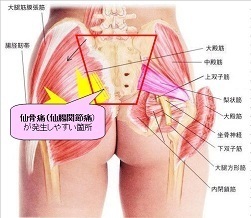
腰痛と混同しやすい
図のとおり、仙骨は”腰”に当てはめるには下すぎる位置であり、”臀部”に当てはめるには中心で狭すぎる位置にあります(中殿筋や大殿筋はもっと外側です)。
当院では、この位置関係の痛みを『仙骨(仙腸関節)の痛み』として分類し取り扱っています。
多くの方が悩まされている痛みや違和感にもかかわらず「腰痛」と診断されるのは、仙骨(仙腸関節)の特徴が十分に認知されておらず、他の症状と混同されるためです。
以下の症状があるならば注意が必要です。実は仙骨の痛みを指していたという事例があります。
<仙骨痛で申告のある症状事例>
- お尻の筋肉(仙骨周辺)が痛い
- 足の付け根(股関節のきわ)が痛い
- 仰向け寝や横向き寝が痛みでできない
- 座位からの立ち上がりで痛みがでる
- 寝返り、前屈などの動作開始時に痛みがある
MRI、CT をはじめとする画像診断が大変難しいため、痛みを感じる部位やきっかけとなる動作、過去の症状などが判断の基準となります。
Discussion Reason
痛みの解消(遮断)に注視していると、“怪我”と同等に扱い、患部の状態ばかりに固執して痛みのトリガーを放置したままとなり、逆に症状の改善から遠のきます。
そのため、仙腸関節の痛みは、“怪我”としてではなく、別のアプローチが必要だと考えています。
過去の患者の傾向からはっきりとしていますが、目の前の痛みの解消を急ぐ人ほど遠回りとなり、痛みのトリガーの解消に向けて一歩ずつ進んで行く人の方が近道になります。
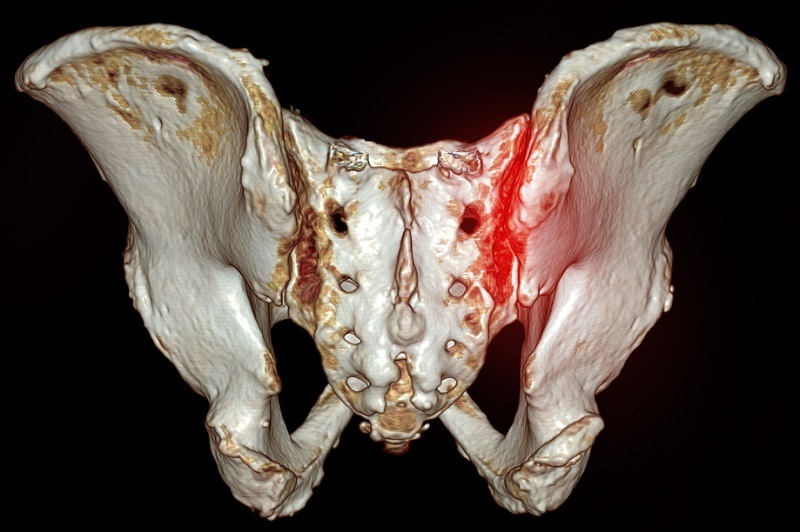
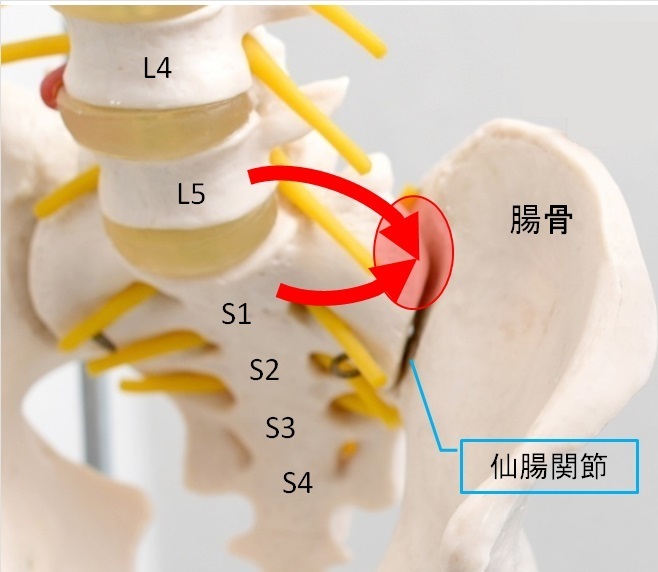
仙骨と腸骨のつなぎ目である
仙腸関節に痛みがでる
仙腸関節の痛みを誘発させる要因(トリガー)は、筋肉(筋膜)、神経、骨格バランスと、痛みのトリガーが一つでなく、重複しているケースがほとんどです。
なぜなら、二足歩行の要となる仙腸関節は、様々な部位から負担軽減のサポート(恩恵)を受けています。
しかし、それらの部位が慢性疲労、機能障害などでサポート力が低下すると、通常より大きな負担が仙腸関節に掛かるようになります。
結論として、当院では、仙腸関節をサポートする部位のリカバリを優先し、仙腸関節の自律復調を目標とします。(仙骨矯正は、仙腸関節に対し直接的なアプローチ行えるが、“痛み”解消を目的とした技術ではない。)
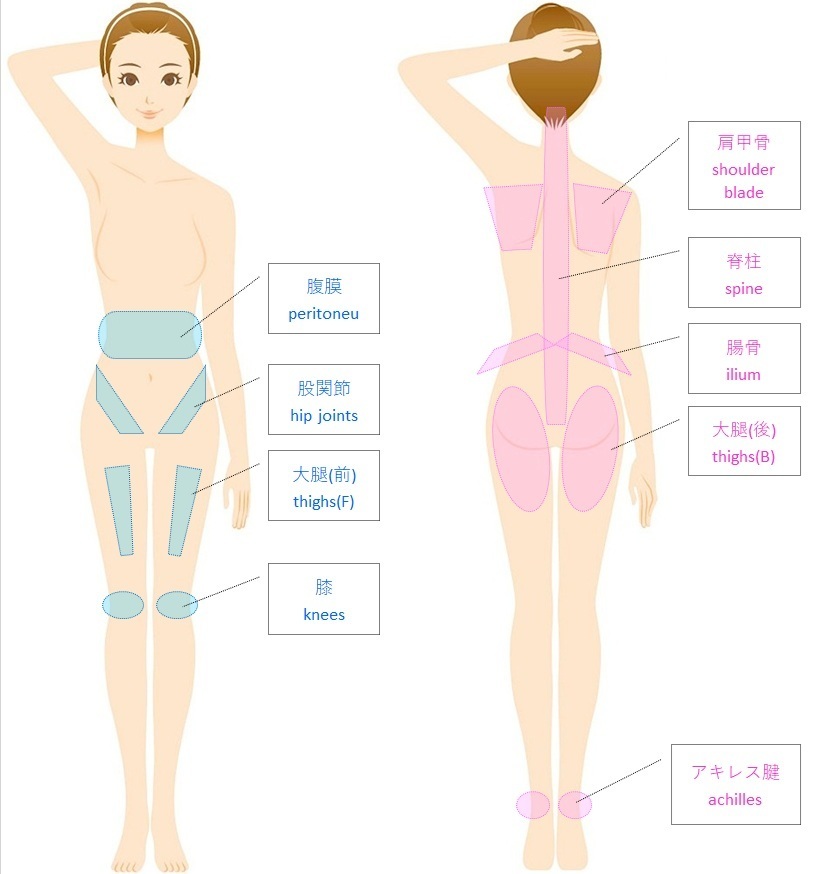
全身のあらゆる部位が
仙腸関節の負担軽減をサポート
1-1 身体の歪みと仙骨内、仙腸関節の機能障害
身体に歪みの傾向(※)がある場合、仙骨内部、または、仙腸関節に直接・関節的に炎症や機能障害が発生しています。
例えば、CAT1は仙骨内の硬膜に捻じれの負荷(torque stress)を生じさせ、CAT2は仙骨と腸骨の隙間(仙腸関節)をアンバランスにします。これらの捻じれと歪みが痛みを誘発するリスクとなります。
また、CAT3では、CAT2に無理に順応した結果、身体構造的な機能の損失が生じます。
※身体の歪みの傾向とは
歪みの進行に合わせ、Normal(正常)⇒Category1(初期)⇒Category2(中期)⇒Category3(末期)に分類します。なお、マニュアルでは、Category2 の解消をまず推奨しています。
1-2 仙骨孔の神経を圧迫
下肢(下半身)は、腰椎の神経に依存する範囲と仙骨後部の穴(仙骨孔)の神経に依存する範囲がそれぞれ存在します。
腰椎のみでなく仙椎からも大切な神経の束が出ているため、事故で骨盤を損傷(打撲、骨折等)すると下肢に重大な後遺障害が残ることがあります。
それらの大切な神経を守っているのは、屈強で厚い筋肉群をもつ“でん部”です。
でん部に硬さや強い張りがあると、仙骨孔の神経が圧迫され痛みに発展する可能性があります。
でん部が緩みすぎていると、外部の刺激に敏感となり、違和感や痛みを引き起こす可能性があります。
・でん部の状態
| 硬さ(大) 強い張り | 仙骨孔の神経が圧迫され痛みに発展する |
| 緩み(大) 筋力衰退 | 違和感や痛みを引き起こす |
仙腸関節の痛みに止まらず、腰痛対策から尾骨痛と幅広い活用が見込まれる部位です。本来は積極的にほぐすべきなのが “でん部(お尻)”です。
1-3 仙腸関節への外的衝撃
仙骨は、重心と骨盤の中心に位置する構造上、背骨にかかる上半身の自重と大転子にかかる下半身の衝撃を直に受けます。
それらの衝撃を緩和するのが仙腸関節のダンパー作用ですが、仙腸関節に歪みがあると十分に機能が発揮できません。歩行時の衝撃、荷重負担(抱っこ、荷物を抱える等)などの軽減ができず、仙骨の痛みや違和感のリスクを高めます。
なお、4足歩行の動物はジャンプ、着地、急停止、急発進などの負担を4支点で分散できますが、2足歩行の人間は2支点の分散となります。人間は身体の耐久力を犠牲にして二足歩行を選んだ側面があります。
そのため、人間は一生涯、仙腸関節痛のリスクと背中合わせです。
1-4 筋膜の変異との関連
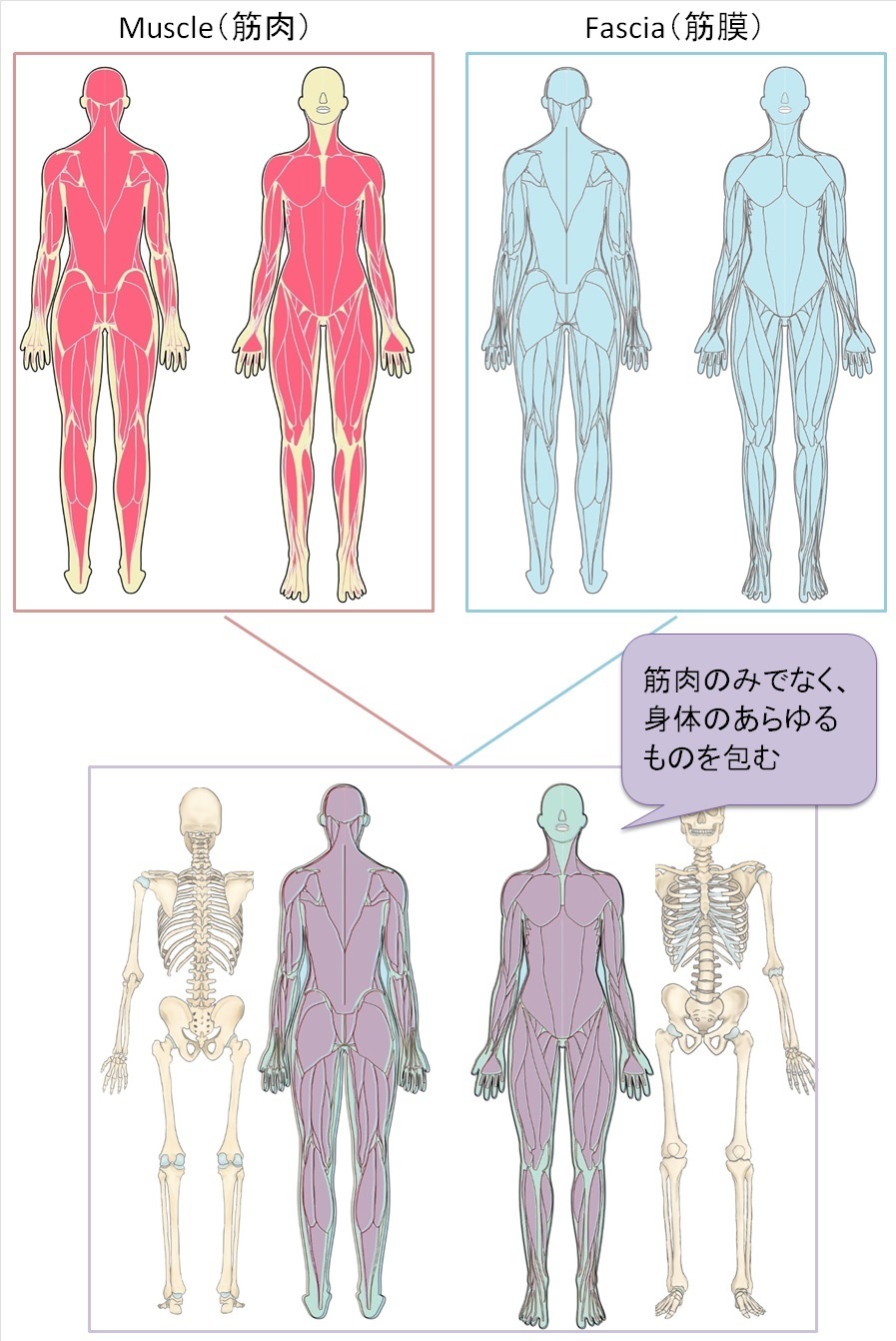
“筋膜(fascia)”は、蜘蛛の巣に似た結合組織ですが、繊維のフレームは無秩序に連結されており、何十億パターンに及ぶ外圧や複雑な動作に対応します。
負担の分散・吸収と同時に、力学の滑走を可能とさせるために、二度と同じ動作を再現できない構造体としたことは究極の動物の進化だといえます。(練習(訓練)により、筋膜に動作を記憶させることは可能)
名称で誤解されますが、筋膜はすべての隙間(細胞レベルまで)に存在しており、筋肉にとどまらず、腱・関節、内臓、血管、リンパ、神経、骨とあらゆる組織を繋げ保護しています。また、動きを統制し、効率的な動作、全身のバランスを機能させる役割を担っています。
例えば、目の前の荷物を持ち上げるとき、その重さ(負荷)は脊椎から下腿まで伝播しますが、胸腰筋膜は、骨格を安定させ、腰椎・仙椎を圧迫を最小化させつつ(約40%を軽減)、同時に、背筋の力を約30%上昇させる役割があります。
ただし、筋膜は「現在の身体」「現在の動作」に自由に変化する性質がゆえに、怪我の損傷、歪み、疲労、病気等に弱く、簡単にマイナス状態にベクトルが向きます。良くも悪くも主体性がないところがあります。
とくに仙骨周辺は、強固で伸縮性のある筋膜と連続し癒合する中継点となっており、仙骨(仙腸関節)の状態が全身の方向性に影響する根拠の一つとなります。
| 影響先 | 影響元 | |
| 連続性 | 長後仙腸靭帯 | 胸腰筋膜、多裂筋筋膜、脊柱起立筋筋膜 |
| 癒合 | 仙結節靭帯 | 脊柱起立筋、多裂筋筋膜、大殿筋膜 |
動作全般に関わる以上、痛みの患部から離れた筋膜に原因が潜んでいる可能性があり、仙腸関節の痛みに対して、筋膜へのアプローチは必須であると考えています、
1-5 長後仙腸靭帯(腸骨稜から上後腸骨棘へと続く関係性)
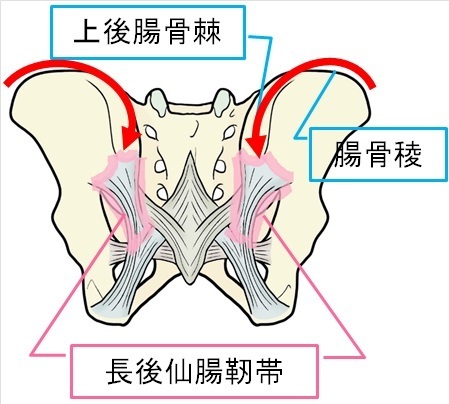
仰向け時に患部が接触した場合や寝返り時の痛みなどの症状と関連性が疑われるのが “長後仙腸靭帯”です。
痛みの発生箇所が腸骨上部(臀部の上、仙骨より)であり、仙腸関節痛を疑う場合が多いのですが、腰椎下部(L4、L5)と仙骨上部(S1)が互いに干渉する範囲となるため、必ずしも疑いと一致しません。
なお、梨状筋や足の付け根の奥の方(股関節とは異なる)の痛みとの関連性もあり、さらに混沌とさせています。
なぜ重要性の発見が遅れているかというと、痛みの発生が腸骨稜に近い部位であることから、筋肉の視点のみで確認すると、中殿筋、大殿筋に目が向いてしまうからです。
それら筋肉だけではなく、腸骨稜⇔上後腸骨棘⇔長後仙腸靭帯の骨盤の形状に沿った体重の流れ、かつ、腰椎と仙椎が干渉し合う範囲を意識することで、単なるでん部のほぐしと異なる視点となります。
1-6 内転筋群との併発
股関節は、仙腸関節から大腿筋の内転・外転運動、および、運動連鎖に密接に関係しています。
そのため、股関節痛や膝痛とも関係していますが、とくに下記症状を感じている場合は黄色信号(警告)となります。
- 足の付け根(股関節の奥)に痛みを感じている
- 太もも(大腿)内側の筋ばったラインに痛みがでている
下肢の内転筋群の炎症や硬直化が疑われますが、激しいトレーニングや長距離・STOP&GOの高負荷がかかるようなスポーツ(マラソン、バスケ、テニス等)、登山などの機会が多いか、高齢化や運動機会の著しい減少による下肢の衰弱がない限り、滅多に痛めないほど強靭で耐久力に優れた部位です。
しかし、強靭で耐久力があるがゆえに、一度でも障害(歩行に影響が及ぶほどの痛み)が起きると、症状改善に時間を要し、かつ、(リハビリを継続しなければ)再発するリスクが生涯高いままとなります。
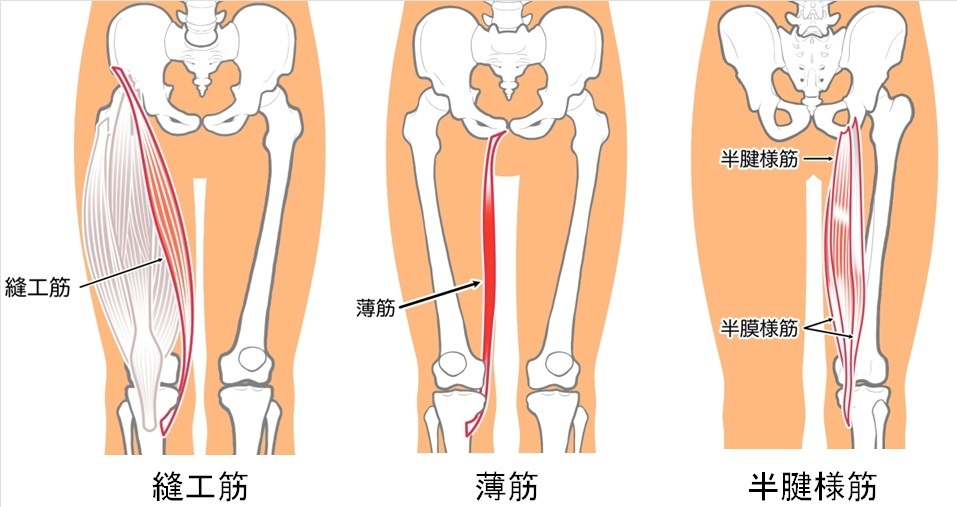
内転筋群の痛みに注意
とくに縫工筋(ほうこうきん)、薄筋(はくきん)、半腱様筋(はんけんようきん)といった下肢を内転に関係する腱・筋肉の状態を、普段からチェックすることが大切です。
足を旋回させるときに引っ掛かりを感じたり、大腿の内側に(普段とは異なる)筋張ったラインがあった場合は、障害の予防として、下肢リカバリを優先することをお勧めします。
[TOPICS] 仙骨化
仙骨は5個の仙椎が癒合して形成される。仙骨には骨化中心が多数あり、それらは仙椎を形成し大半は20歳を頃までに癒合するが、中年まであるいはそれ以降まで癒合しない部分もある。
そのため、個人差が大きい骨でもある。また、重心が仙骨中に位置しているため、バランスを安定させる上で無視できない骨であるが、上記の理由により幼少時から成年までの食生活や生活習慣、姿勢が形成に大きく影響し、結果としてバランスが崩れる事例が見受けられる。
※骨化中心とは?
骨化が起こり始める地点のことをいう。はじめは軟骨性であるが核より骨化しはじめていく。骨化点ともいう。
Discussion Timing
痛み発症のタイミングを記録し、他の患者との類似点と相違点を見つけ出す工程は、臨床を進める上で重要なプロセスです。
例えば、年齢に関係なく発症する症状に気付けば年齢を原因とする主張に対して矛盾を主張できますし、特定の疾患や不調との関連が見受けられれば内臓の影響を肯定できます。
積み重ねた発症事例が、トリガー要因や対処方法へと発展していきます。
| 一般的な見解 | 矛盾 |
|---|---|
| 年を取ったせいで痛みが発症した | 若年層(20代~30代)に発症例 *ただし、10代発症例は不明 |
| 運動不足で関節・筋力が弱い | 運動強度の高いアスリートに発症例 |
| 関節・筋肉が硬いのが原因だ | ヨガインストラクターなど身体が柔らかい業種に発症例 |
2-1 妊娠から出産[産後] 期間中
妊娠から出産、または産後に痛みがでる、出産から数年経っても違和感が残るケースがあります。
胎児を支える骨盤が妊娠で動き、出産時は限界まで開くため、直接負担がかかり痛みのトリガーとなることが考えられます。
予防策として骨盤ベルトなどを使い骨盤の開きを早期で戻す方法が取られますが、骨盤は圧迫すれば戻るという代物ではなく、角度や筋肉との呼吸(タイミング)がを考慮せずに行っても意味がありません。
助産院や病院によって温度差があり、自身での使用を勧める程度となることもあります。
実際、産後に予防策を講じたのにもかかわらず痛みに悩まされる方がいます。
2-2 ”腰のぐらつき”、”歩きの違和感”を感じ出したとき
仙骨痛を持つ方で「腰がぐらぐらする」、「歩き方に違和感がある」という症状を訴えられる場合があります。一般的には、腹筋や背筋の弱りや腰回りの筋肉の弱りが原因とされていますが、それだけではありません。
毎日のように身体を動かす習慣を取り入れている人、歩くことを習慣にしているような健脚の人でも仙骨痛は起こりえます。
・靴底の減り、左右の歪さ
靴底や靴の形状は本人のバランスが顕著にあらわれます。
靴底は踵の減りが激しい人ほど "ペンギン歩き" なグラつきがあります。靴の左右は、踏み込みが弱い方の足が崩れやすく、片側によった形状になりやすいです。
骨の長さは両足で同じでも、筋肉や関節の状態で足の長さに差異が生じます。
短い足の方に体重が偏り踏み込みが自然と強くなります。逆に、長い足の方は地面から浮き踏み込みタイミングが一定でなくなります。
・脳のイメージと筋肉反応のずれ
単純な歩行動作をイメージ通りにできなくなっていることに気付いていない可能性があります。
本人は真っすぐ足を進めているつもりでも、実際は足が迂回する歩行となっていたり、歩幅が左右で異なっていたりと、自覚のない動作が増えていきます。
脳のバランス感覚がズレた状態で、反応の鈍った筋肉を動かすため、相乗した不具合となります。
2-3 尾骨痛 [尾てい骨痛] の初期
“尾骨の痛み(尾てい骨の痛み)” を感じている場合、仙骨と尾てい骨の位置の区別が付きにくく、混在してしまう可能性があります。
尾骨筋を中心にほぐすなど、仙腸関節とは別のアプローチをする必要があります。
尾てい骨と仙骨の役割は異なり、尾骨は既に退化していますが、以下の点において影響関係にあります。
- 四足動物が尻尾でバランスを保つように、人間のバランスと無関係でない
- 尾骨は仙骨の先端に位置するため、仙骨の影響がある
- 尾骨周辺の筋肉(尾骨筋)は、仙骨と連動している
2-4 過去または現在の症状との連鎖
過去の筋肉や内臓の障害は、仙腸関節の痛みに関係する可能性があります。
ただし、内臓と過去の怪我についてはまだまだ不確定要素が多いので注意ください。
・腰部、股関節部の症状との連鎖
ヘルニア、坐骨神経痛、急性腰痛(ぎっくり腰)、慢性的な腰痛、股関節痛などの発症を過去に経験しているか、現在も引続き繰り返している場合、仙骨(仙腸関節)痛を併発するリスクが高まります。
一度でもこれらの症状があらわれた身体は、仙腸関節への負担が増すリスクを数年、数十年と内包し続けます。
また、腰の痛みや股関節を庇う(かばう)動作を繰り返すことで、大小の様々な負担が仙腸関節に加わり、仙骨痛発症のリスクをさらに高めます。
ほとんどのケースで過去の患部は完全に元通りとはなりません。(例え現在は症状がないとしても、)発症リスクと隣り合わせです。
・過去の怪我との連鎖
交通事故、スポーツなどで、とくに骨折以上か腱損傷の怪我をした場合、後遺障害が残っていると仙腸関節の痛みにつながる場合があります。
ただし、事例の検証が進められておりますが、更なる研究が必要な段階です。
・過去の大病との連鎖
仙骨矯正(SOT)のマニュアルに記載の事例として、患者の過去の病気の有無のによって仙腸関節痛のリスクが高まるとあります。
実際、過去の大病を経験が少なからず確認できており、とくに癌経験の有無は無視できない事項です。一方で疾患の痛みを仙骨痛と感じるケースがあり、分類が難しいです。
なお、骨盤周辺(腸、子宮・卵巣等)の疾患だけでなく、腰部から離れた肺や心臓でも関係する可能性があります。
ただし、事例の検証が進められておりますが、更なる研究が必要な段階です。
2-5 飲酒習慣 [女性:リスク増↑]
毎日の飲酒習慣、または、一度に際限なく飲酒をする習慣がある、男性と同量を飲酒する女性の場合、①仙腸関節痛の発症リスクが上がる、②仙腸関節痛が改善(緩和)されにくい 事例が確認されています。
とくに、飲酒する女性に顕著であり、無視できない懸念事項となっています。
| 分類 | 飲酒パターン | 事例 |
|---|---|---|
| 男女共通 | 毎日の飲酒 | ・仙腸関節痛の発症リスク▲↑ ・仙腸関節痛が改善されにくい |
| 一度に際限なく飲む | ||
| 女性 | 男性と同僚飲む |
アルコールは関節痛のリスクを増大させるため、仙腸関節付近にアルコール影響があらわれれば関節痛と類似した症状を引き起こします。加えて、男性に比べて女性の方が飲酒量のキャパシティーが小さいため、リスクが増します。
飲酒量を制限することで仙腸関節痛改善の可能性が高まるのならば、“仙腸関節痛への対策” として積極的に飲酒制限を試行すべきです。
しかし、飲酒習慣がある方は飲酒影響の諸問題から目を逸らす傾向があるため、飲酒と関節痛の因果関係を直視できず、かえって原因から離れ複雑にしているように感じます。
Discussion Other
成長期にできあがった歩行からスキルアップせず、「ただ本能に(自然に)任せた歩行」をしていると、バランスが悪く負担が増す歩行が常態化し、仙腸関節の痛みにつながるリスクがあります。
また、裸足で過ごさない(スリッパ、靴下等)、乗り物の多用(車、交通機関等)も同様です。仙腸関節は歩行と切り離せないため、下肢を甘やかすほど、仙腸関節の耐久力の低下に拍車をかけます。
本来の二足歩行は、裸足で、凸凹な路を、バランスよく、長時間にわたって、歩行ができるスキルであり、言い換えれば、仙腸関節の負担軽減と経年劣化による衰退を防止しする人間特有のスキルとなります。
しかし、近年とくに女性の歩き方が劣化し、ペンギン歩き(かかと歩き)が顕著となり、仙腸関節の痛みが発生する土台をつくりあげています。
3-1 運動連鎖が欠如した歩行
人は進化の過程で、二足歩行の効率化と負担分散を両立させましたが、せっかくの歩行スキルを活かせないと、二足歩行の非効率と負担集中を引き起こします。
歩行スキルで大切なのは、左右の足の引上げと引き下げの運動連鎖です。
「足指(forefoot) ⇆ 足首 ⇆ アキレス腱 ⇆ 大腿筋(太もも)⇆ 股関節」における正しい運動連鎖が仙腸関節の痛み予防になります。
怪我・障害防止、疲労軽減、姿勢美容と様々な歩行スキルの恩恵を受けるには、自身の歩行と向き合う必要があります。
とくに、中心線のブレ、左右足のリズムが異なる(一方が大きい円、反対が小さい円)、踵歩きと、若年層からは小さく始まり、年配で大きく顕在化するパターンがほとんどです。
| 運動連鎖 | 一定のテンポで歩けるか |
| 足指 | 足指筋力低下、母趾球衰退 |
| 足首 | 固定化 |
| アキレス腱 | 縮小、硬化 |
| 大腿 | 内転筋ハリ |
| 股関節 | 回転歪み |
Discussion Balance
バランスの歪みは全体的な前後左右の骨格の崩れにあらわれますが、それは患者の歪みをチェックするポイントの一つでしかありません。
仙骨の痛みと身体の歪みで重要な観点は、「仙骨内部(硬膜等)の捻じれ(ねじれ)」や「仙腸関節の不均衡(仙骨と腸骨の隙間の圧迫と乖離)」という、仙骨(仙腸関節)に直接のマイナス変化があらわれることです。
ただし、必ずしもCATの進行による仙骨(仙腸関節)のマイナス変化が痛みへとつながるわけではありませんが、痛みの発生リスクは一つでも減らすべきだと考えています(※)。
※要因を断定し一発解消を望む患者に対し、回数と期間を要する仙骨矯正の相性は悪いです。原則として、施術者はその傾向のある患者を断るのが無難です。
・CAT1の仙骨内の捻じれ
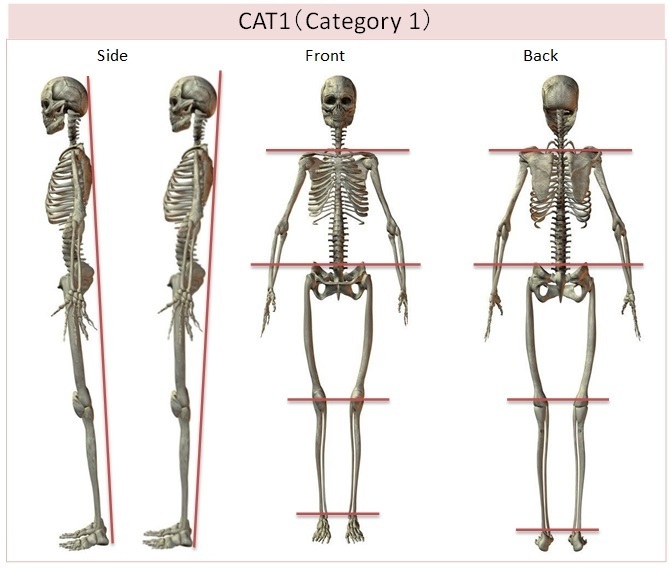
CAT1では、仙骨のズレにより脊椎内の硬膜に捻じり(トルク・ストレス現象:torque stress)があらわれた状態となります。
体液(脳脊髄液、血行、リンパ)循環の停滞、および、内臓の不調、その他の不快症状(息切れ、偏頭痛等)を引き起こします。
端的に表現すると、①仙骨のズレ →②脊椎の硬膜にマイナス変化 →③神経、血管、脳脊髄液の機能低下となります。
・CAT2の仙腸関節の圧迫と乖離
CAT2では、仙骨と腸骨をつなぐ仙腸関節が閉まり過ぎるか(圧迫)、または、離れすぎる(乖離)状態となります。
体幹と骨格のアンバランスさは、筋骨格に負のスパイラルを発生させ、身体中の筋肉と関節の機能障害のリスクを高めます。
<筋骨格の負のスパイラル>
| 1 stage (Long leg) | 仙骨の歪みが、腸骨とでん部を下げる *下がった分だけ足が長くなる |
| 2 stage (Bake) | 骨盤を守るために、起立筋が強張る *背中に不具合が生じる |
| 3 stage (Shoulder, neck) | 背中の強張りにより、肩と首の位置がズレる *首・肩の障害につながる |
| 4 stage (Short leg) | 均衡を保つために反対側の筋肉が引き上がる *上がった分だけ足が短くなる |
| 1~4の負のスパイラルが、脊柱(頸椎~仙椎)の歪みをつくる | |
・CAT3の複合症状(相乗発生)
CAT3では、CAT2の身体に無理やり順応しようとした結果、CAT1とCAT2が同時に生じ、相乗的なマイナスが偶発的に発生します。
なお、例えCAT3が疑われた場合であっても、CAT2の解消をまず優先させることがプロトコルにて推奨されています。
上記より、一度ですべてを反転させる要因を探し当てるよりは、要因を一つずつ減らしていく方針で対応します。
・身体の歪みの断面的チェック手法
「身体の歪みが仙骨の痛みにつながる」と言うだけなら簡単ですが、検証の裏付けは大変です。
検証方法は、バランスの歪みと症状を断面として記録し、各断面のバランスと症状改善の因果関係を確認します。
※記録の断面化 歪み 症状
断面A: 〇月〇日時点 X<Y B、C、Z
断面B: 〇月〇日時点 X<Y B、C
断面C: 〇月〇日時点 X Z
4-1 身体の歪みと仙骨痛
身体の歪みは、Normal → Category 1(歪み分類 1)→ Category 2(歪み分類 2)→ Category 3(歪み分類 3)へと進行する(悪化する)場合があります。
歪みの進行トリガーは、姿勢、ぎっくり腰、交通事故など様々ですが、 CAT3(Category Three)に近づくにつれて、仙骨痛(仙腸関節痛)のリスクが高まります。
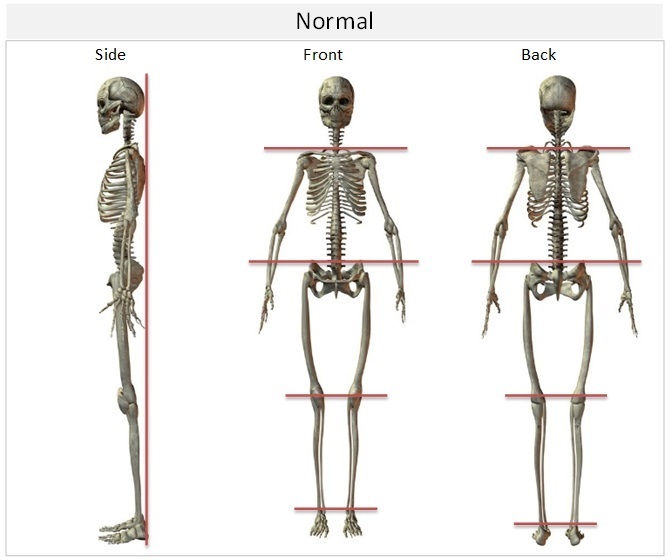
| Normal | 正常 | 身体の歪みがない状態です。 基準とします。 |
|---|

| CAT1 | 初期 | 身体の歪みの初期状態です。 前後の傾きがあらわれ、循環、内臓機能が低下します。 |
|---|

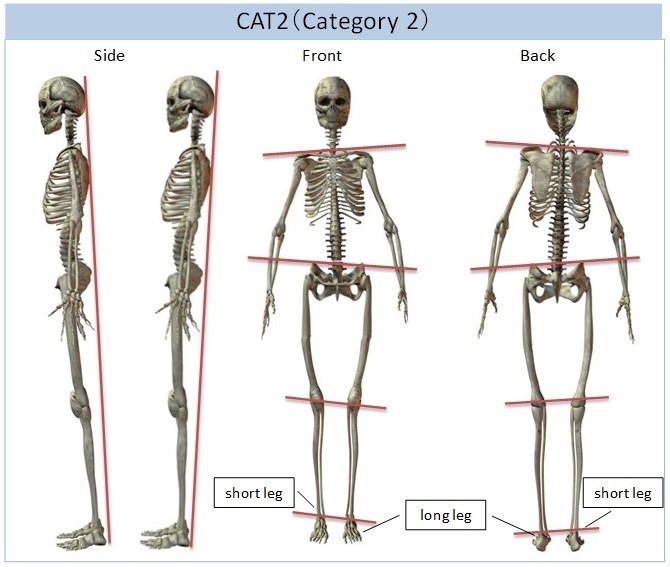
| CAT2 | 中期 | CAT1より歪みが進行した状態です。 骨盤が水平に保てず、肩のラインまで歪みがでます。 左右の足の長さも不均衡になります。 |
|---|

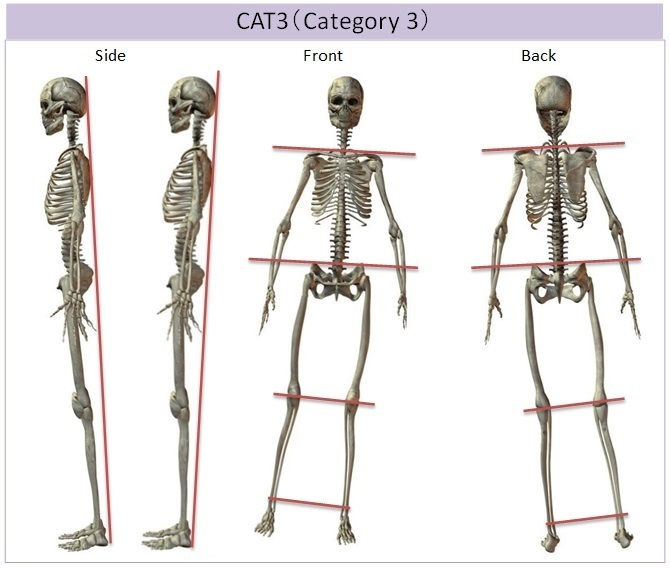
| CAT3 | 末期 | CAT2に無理に順応しさらに歪みが進行した状態です。 中心線を維持できず姿勢を崩してバランスを保ちます。 様々な症状が相乗的に発生します。 |
|---|
・身体の歪みと判定
バランスの歪みが進行するにつれ、骨格の不均衡だけでなく、体液循環(脳脊髄液、血液、リンパ液等)の停滞、脊椎の捻り、仙骨内の神経障害、仙腸関節の圧迫・乖離といった様々な兆候があらわれます。
とくに重心に近い仙腸関節は、上下左右からの衝撃を緩和しきれず、筋骨格に負のスパイラルを生じさせます。
歪み進行で仙骨痛(仙腸関節痛)のリスクが高まる以上、骨格調整とともに仙骨矯正を行い、仙骨内部の捻りの改善や仙腸関節(仙骨と腸骨の隙間)の矯正を試みる必要があります。
なお、CAT3のバランスまで歪みが進行しているケースでは問題が複雑に交差し合うため、CAT1、CAT2の改善が優先されます。
仙骨痛(仙腸関節痛)へのアプローチは一言で表現すると「回りくどい」です。
「ズバッと原因特定 ⇒ 明確な方針提示 ⇒ 最も効率的な最短アプローチ」がベストですが、当院は「原因の特定を意図的に避け、疑わしき症状に一つ一つ対処する手法」を取りますので、まず最短アプローチはできません。
また、「必ず改善するか」と聞く方に対しては、「分からない」との回答になります。
例えば、リハビリは、どんなに時間と回数、工夫を要しても、周りからのサポートがあっても、思ったとおりの結果にならないことが必ずあります。しかし、そのリスクをぐっと噛んで諦めなかった人にだけ、その先の展開があります。
上記より、「遠回りなやり方が一番の近道」だと考えられる価値観の人と相性がよいです。(逆に、人に背中を押されなければ、不安で前に進めない人とは相性が悪いです。)
脊柱起立筋から仙骨背部のほぐし
脊柱起立筋は腰椎まででなく、尾てい骨(仙骨の先端)までです。帯状の筋肉を同タイミング、1セットでほぐすことが大切です。
仙腸関節とでん部のほぐし
仙腸靭帯の周辺のコリやでん部の状態が低下し、仙腸関節へのダイレクトな負担が増大します。筋肉のクッション性の維持と神経保護と、セットで対処すべきです。
Conclusions
仙骨痛(仙腸関節痛)は腰痛や、でん部の痛み、坐骨神経痛といった痛みの混在により、患者が訴える症状と患部の状態が一致せず判断が難しい傾向があります。
しかし、トリガーとなる要因、発症タイミング、陰部神経、身体の歪みと、多目的な視点で考ることで適した方法に近づくことができます。
仙腸関節の痛みの解明はまだまだ発展途上であるため、今後も臨床が求められる分野です。
前述のとおり、仙腸関節痛に対する施術工程は多岐にわたり、それらの技術習得は一朝一夕ではできず時間と臨床機会を必要とします。(その場で教えられるストレッチ、体操、運動等で症状改善が期待できる類ではないことを理解ください。)
※TVやSNSで紹介される「一日数分の○○で解消」「○○するだけで効果あり」等の効率的な方法を期待するほど遠回りになります。
- 整体知識とテクニック